Γνωρίζατε ότι 1 στους 5 Έλληνες δηλώνει ότι δεν έλαβε υπηρεσίες υγείας (μια εξέταση, μια διάγνωση ή μια θεραπεία) παρ’ολο που την είχε ανάγκη; ότι 1 στους3 καρκινοπαθείς δηλώνει ότι είχε πρόβλημα πρόσβασης στο γιατρό του, ενώ 1στους 4 αντιμετώπισε πρόβλημα στην πρόσβαση στο φάρμακο; και ότι το 60%των διαβητικών και των υπερτασικών είχαν πρόβλημα στην πρόσβαση στις υπηρεσίες υγείας;
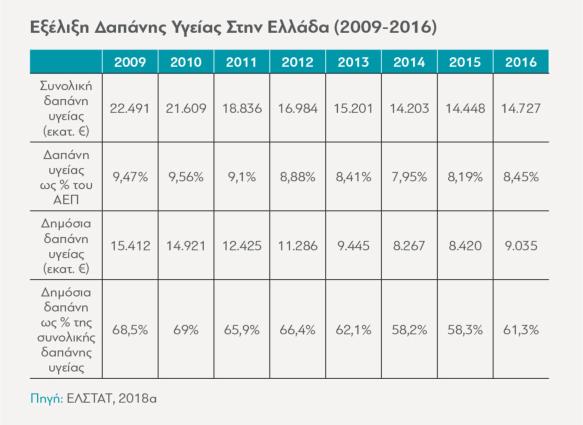
Το ελληνικό Εθνικό Σύστημα Υγείας νοσεί. Σοβαρά και διαχρονικά προβλήματα όπως οιαπαρχαιωμένες και αναποτελεσματικές δομές διοίκησης, οι ανορθολογικές δαπάνες, οελλιπής σχεδιασμός και κατανομή των μονάδων υγείας ανά την επικράτεια, το βάρος του συστήματος ασφάλισης, οι τεράστιες ιδιωτικές δαπάνες για την υγεία κ.ά. οδηγούν αναπόφευκτα σε ένα δυσλειτουργικό μοντέλο με αρνητικές συνέπειες στις παρεχόμενες υπηρεσίες υγείας.
Πώς μπορεί το ελληνικό κράτος να προσφέρει σύγχρονες, αποτελεσματικές και προσβάσιμες από όλους υπηρεσίες υγείας;
Η νέα έρευνα της διαΝΕΟσις, την οποία εκπόνησε ομάδα έμπειρων ειδικών από τον χώρο της υγείας υπό τον συντονισμό του Καθηγητή Κοινωνικής και Προληπτικής Ιατρικής στο ΕΚΠΑΓιάννη Τούντα, επιχειρεί να απαντήσει στο παραπάνω ερώτημα καταλήγοντας σε μία πρόταση για ένα σύγχρονο και αποκεντρωμένο δημόσιο σύστημα υγείας, με έμφαση στην κοινωνική ισότητα, την κλινική αποτελεσματικότητα και την οικονομική βιωσιμότητα. Σύμφωνα με τους ερευνητές δε, “η διαδικασία της προτεινόμενης ανασυγκρότησης του Εθνικού Συστήματος Υγείας μπορεί να ολοκληρωθεί σε χρονικό διάστημα τριών ετών”.
Τα Κυριότερα Προβλήματα του ΕΣΥ Σήμερα
- Η εκτεταμένη παραοικονομία και οι υπερβολικά υψηλές ιδιωτικές δαπάνες.
- Η απουσία οργανωμένης πρωτοβάθμιας φροντίδας υγείας και η έλλειψη σύγχρονων μονάδων περίθαλψης (νοσηλεία στο σπίτι, μονάδες ημερήσιας νοσηλείας, κέντρα αποκατάστασης και μονάδες χρονίως πασχόντων).
- Η πολύ περιορισμένη χρήση νέων τεχνολογιών και τα προβλήματα οργάνωσης και διοίκησης με αναχρονιστικές, έντονα συγκεντρωτικές δομές.
- Η ηλικιακή γήρανση και εργασιακή κόπωση του εργατικού δυναμικού.
- Η σχεδόν πλήρης απουσία μηχανισμών αξιολόγησης ελέγχου και ποιότητας και
- Η ανορθολογική κατανομή των νοσοκομειακών και πρωτοβάθμιων μονάδων ανά την επικράτεια.
Το ανθρώπινο δυναμικό
- Η χώρα μας έχει τον μεγαλύτερο αριθμό γιατρών και τον μικρότερο αριθμό νοσηλευτών αναλογικά με τον πληθυσμό της στην ΕΕ (περίπου 1,3 νοσηλευτές ανά γιατρό.
- Τη 15ετία 2001-2016 το ιατρικό δυναμικό της χώρας υπερδιπλασιάστηκε, παρά την “ιατρική μετανάστευση”. Το 2017 είχαμε στην Ελλάδα πάνω από 65.000 γιατρούς.
- Διαθέτουμε υπερπληθώρα χειρουργών, γυναικολόγων και παθολόγων, αλλά τοχαμηλότερο ποσοστό στην Ευρώπη γενικών ιατρών – για την Πρωτοβάθμια Φροντίδα χρειαζόμαστε υπερδιπλάσιους.
- Την ίδια ώρα 1 στους 4 γιατρούς – μέλη του Ιατρικού Συλλόγου Αθηνών είναι άνεργος ή αυτοαπασχολούμενος.
- Μόνο το 5,4% του εργατικού δυναμικού της χώρας απασχολείται στον χώρο της υγείας. Το αντίστοιχο ποσοστό στις χώρες του ΟΟΣΑ ξεπερνά το 10%.
Η κατάσταση σήμερα
Σήμερα στη χώρα υπάρχουν συνολικά 277 νοσοκομεία τα οποία διαθέτουν 45.267 κλίνες. Τα147 είναι ιδιωτικές κλινικές, 5 είναι νοσοκομεία που έχουν τη μορφή ΝΠΙΔ, και 125 είναι ταΝΠΔΔ (αυτά είναι και τα νοσοκομεία που ανήκουν στο ΕΣΥ).
Υπάρχουν ακόμα 1.487 περιφερειακά ιατρεία στις αγροτικές περιοχές και 127 Τοπικές Μονάδες Υγείας (ΤοΜΥ) σε αστικές περιοχές, που ιδρύθηκαν πρόσφατα.
Όλες οι μονάδες υπάγονται σε 7 Υγειονομικές Περιφέρειες, οι οποίες έχουν κυρίως εποπτικό και συντονιστικό ρόλο.
Έως και το 1/3 των εισαγωγών έκτακτης ανάγκης στα γενικά νοσοκομεία για πολλά περιστατικά, καθώς και το 40% των ορθοπαιδικών θα μπορούσαν να αντιμετωπίζονται από υπηρεσίες Πρωτοβάθμιας Φροντίδας Υγείας.
Η Πρόταση για το “Νέο” ΕΣΥ
Μεταξύ των δεκάδων προτάσεων που περιλαμβάνονται στη μελέτη, παραθέτουμε εδώ συνοπτικά τις εξής:
Για τη διοίκηση
- Το υπουργείο Υγείας να διατηρεί επιτελικό και εποπτικό ρόλο στο ΕΣΥ.
- Τη δημιουργία “Κέντρου Στρατηγικού Σχεδιασμού και Αξιολόγησης”, ένα ΝΠΙΔ που θα παρακολουθεί και θα αξιολογεί τη λειτουργία του ΕΣΥ σε εθνικό και περιφερειακό επίπεδο και θα γνωμοδοτεί στο υπουργείο Υγείας.
- Την ανασυγκρότηση των Υγειονομικών Περιφερειών ως Νομικά Πρόσωπα Δημοσίου Δικαίου σε κάθε μία από τις 13 διοικητικές περιφέρειες.
- Την ανάπτυξη σε κάθε Υγειονομική Περιφέρεια των θεσμών “Συμπλέγματα Νοσοκομείων”, “Δίκτυα Νοσοκομείων” και “Ανοικτά Νοσοκομεία”.
- Τη μετατροπή των νοσοκομείων του ΕΣΥ σε Νομικά Πρόσωπα Ιδιωτικού Δικαίου μη κερδοσκοπικού χαρακτήρα, ως θυγατρικές εταιρείες των Υγειονομικών Περιφερειών.
- Την ενίσχυση της διοίκησης των νοσοκομείων. Οργάνωση και λειτουργία τους σε επιχειρησιακή βάση με εκτεταμένη αυτονομία και ευθύνη.
- Την πλήρη λογιστική και διοικητική μηχανοργάνωση των νοσοκομείων, λειτουργία νέου ηλεκτρονικού συστήματος προμηθειών.
- Αξιοκρατική και τεχνοκρατική στελέχωση των διοικήσεων των νοσοκομείων.
Για την Πρωτοβάθμια Φροντίδα Υγείας (ΠΦΥ)
- Διοίκηση “Δικτύων Πρωτοβάθμιας Φροντίδας Υγείας” από Διοικητικό Συμβούλιο.
- Δημιουργία ιατρικής υπηρεσίας δημόσιας υγείας-κοινωνικής ιατρικής στο υπουργείο Υγείας.
- Επέκταση του Ολοκληρωμένου Πληροφοριακού Συστήματος Μονάδων Υγείας για την προσφορά online υπηρεσιών στους πολίτες, για τη διαχείριση των δεδομένων του συστήματος (για θέματα όπως ο εντοπισμός απάτης ή ο σχεδιασμός προγραμμάτων προληπτικής ιατρικής, μεταξύ άλλων) και για την ανάπτυξη άλλων σύγχρονων εργαλείων.
- Ελάχιστη ή και μηδενική συμμετοχή στο κόστος στην πρωτοβάθμια φροντίδα υγείας.
- Μετάβαση από τον θεσμό του “οικογενειακού ιατρού” στην “ολοκληρωμένη οικογενειακή ιατρική”, με ομάδες ειδικευμένων επαγγελματιών υγείας που εξυπηρετούν ορισμένο αριθμό οικογενειών.
Για τις δαπάνες υγείας
- Μετατροπή του ΕΟΠΥΥ σε ενιαίο μοναδικό πληρωτή με αποκλειστική διαχείριση του συνόλου των εθνικών πόρων για τις δημόσιες δαπάνες υγείας.
- Αναπροσαρμογή της συμμετοχής των ασφαλισμένων στο κόστος με βάση εισοδηματικά κριτήρια και κριτήρια ανάγκης για φροντίδα υγείας.
- Εισαγωγή ασφαλιστικών τιμών αναφοράς ως ανώτατο όριο κάλυψης και τιμολόγηση χρησιμοποιώντας μια μέθοδο στη βάση σχετικών αξιών των συντελεστών (RBRVS).
- Ειδική φορολογία σε επιβλαβή για τη δημόσια υγεία προϊόντα, τα έσοδα από την οποία θα αποδίδονται στον ΕΟΠΥΥ.
Για την αποτελεσματικότητα των μονάδων
- Συγχωνεύσεις και αλλαγές χρήσης νοσοκομείων, ιδιαίτερα μικρών, πρώην νομαρχιακών μονάδων. Ανακατανομή των κλινικών και των εργαστηρίων με συγχωνεύσεις ή καταργήσεις και με ίδρυση νέων, με αλλαγή των υφιστάμενων οργανισμών και κανονισμών λειτουργίας.
- Πιο ευέλικτες μορφές συνεργασίας των ιατρών με τα νοσοκομεία. Δυνατότητα ιδιωτών γιατρών να συμβάλλονται με καθεστώς μερικής ή πλήρους απασχόλησης με νοσοκομεία του ΕΣΥ για έκτακτες ή εποχιακές ανάγκες.
Για το ανθρώπινο δυναμικό
- Διαμόρφωση στρατηγικού προγραμματισμού για το ανθρώπινο δυναμικό στο υπουργείο Υγείας σε συνεργασία με το υπουργείο Παιδείας, με αναπροσαρμογή του αριθμού των εισακτέων σε Σχολές Επιστημών Υγείας.
- Ενίσχυση και αναβάθμιση του νοσηλευτικού δυναμικού. Εκσυγχρονισμός του πλαισίου για τη χορήγηση ιατρικών ειδικοτήτων.
- Ανάπτυξη προγραμμάτων διά βίου εκπαίδευσης για όλα τα στελέχη των μονάδων του ΕΣΥ.